据统计,我国每年新增先天性听力障碍婴儿约3~4万人,另外据估算,我国每年增加药物性和迟发性耳聋导致儿童听力障碍3万人左右。耳聋给患者带来的不仅是听力障碍,而且听力障碍对言语、语言和认知等方面的发展都会产生影响。
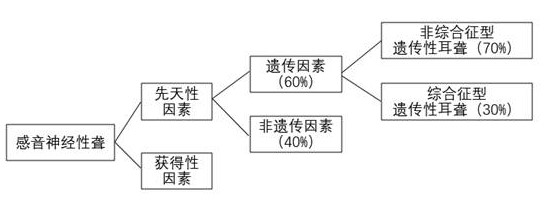
以感音神经性聋为例,其成因可分为先天性因素和获得性因素。导致先天性耳聋的因素大致可以分为遗传性因素和非遗传性因素,遗传因素是导致新生儿耳聋的主要因素,约占60%;非遗传性因素包括产前和围产期感染、外伤等,约占40%。基于是否伴有耳聋之外的其他身体症状,耳聋又可以分为非综合征型(约占70%)及综合征型(约占30%)两类。其中非综合征型耳聋的遗传方式主要有常染色体隐性遗传、常染色体现象遗传、线粒体遗传和伴性遗传等多种方式。
多数遗传性耳聋属于单基因病,即由单一基因突变引起。近年来,国内外学者通过大量听力障碍病因学研究发现多个致聋基因。其中GJB2、SLC26A4基因突变为我国最常见的常染色体遗传性听力下降的致聋基因。,SLC26A4基因编码Pendred蛋白,患者可伴有前庭导水管扩大或耳蜗不全分隔等内耳畸形。这两个基因编码的蛋白参与耳蜗毛细胞功能,突变后听神经末端正常,有足够的神经节细胞数,故其突变致聋患者适合行CI手术。有报道表明携带PCHD15或PJVK(DFNB59)突变的人工耳蜗接受者预后不良,但携带PCHD15或PJVK(DFNB59)突变的儿童在听力和影响学结果与其他典型的人工耳蜗接收者没有明显区别。基因检测结果能够协助预测人工耳蜗术后效果,因此该发现具有重要的临床意义。随着研究的深入,与听神经病谱系障碍(ANSD)有关的突变基因不断被发现。OTOF中的突变是听神经谱系障碍(ANSD)的重要病因,它是一种以功能性耳蜗但无功能性听觉神经为特征的听力障碍。因此,尽管可能发生声音转换,但信号并未充分传输到大脑。OTOF突变会导致严重的非综合征性语前聋。但由于保留了SGN和听觉神经,只有耳蜗与神经之间的耦合被破坏。目前报道的的携带OTOF突变患者人工耳蜗术后显示出良好的电生理反应、听觉和言语表现。故而将基因检测纳入ANSD患者的人工耳蜗术前评估系列中十分必要,以更好的协助预后。
综合征遗传性聋包括Usher综合征、Warrdenburg综合征、Alport综合征等。Usher综合征又称视网膜色素变性-耳聋综合征,可导致常染色体隐性遗传综合征性听力损失,表现为先天性感音神经性听力损失伴进行性色素性视网膜炎,从而导致视网膜变性。Usher 综合征患者远期视力常渐进性衰退,手语交流只能作为短暂的交流方式,这些患者更需要CI手术来改善交流。对于Usher 综合征,人工耳蜗不仅使言语感知能力提高,随视力减退,口语成为主要的交流方式,能提高其生活质量。Warrdenburg综合征的遗传方式是以常染色体显性遗传为主,伴有不全外显,极少一部分为常染色体隐性遗传。患者行人工耳蜗术中可能出现内耳畸形、井喷等,合理处置后可顺利植入电极。长远来看,通过完善的术后康复,听觉表现可能较理想,植入人工耳蜗是一种很好的康复方法。Alport综合征的遗传模式80%以上为X连锁显性遗传,15%为常染色体隐性遗传,其他5%为常染色体显性遗传;85%由亲代遭传而来,15%由新生突变导致。Alport的听力损失表现为学龄或学龄后的高音听力损失(Kruegel et al, Nat Rey Nephrol. 2013)。患者大多数是获得性语后聋,人工耳蜗可能是Alport综合征而引起的听力损失的有效选择(Bitengourt eta.BrazJ Otorhinolaryngol 2012)。
本文整理自第二期全国听力出生缺陷防控咨询师(高级)专业培训班;第十二届全国听力障碍诊断干预学习班;第二届上海听觉医学高峰论坛第五期听觉与平衡学院课程,南京大学医学院附属鼓楼医院高下教授《遗传性耳聋基因与人工耳蜗植入》培训讲义。